تجهیزات پزشکی جدید برای کنترل و درمان دیابت
با وجود این كه ديابت از ديرباز براي بشر شناخته شده است اما دلايل كامل پديد آمدن آن همچنان ناشناخته باقي مانده است. افزايش شديد میزان ابتلا به ديابت ، پيرو تغيير سبك زندگي و عوامل ناشناخته ديگر در سال هاي اخير باعث شده سرمايه گذاري زيادي در جهت يافتن درمانهاي بهتر و حتي درمان قطعي براي ديابت انجام شود.
روشهای درمانی برای ديابت
مـــيدانـيــم قـنــد خــون عــادي، بـيــن 80 تــا 120 مـيـلــيگــرم در دســي لـيـتــر اسـت. آنـچـه مـوجـب عــوارض بـلـنــدمــدت بـيـمــاري ديــابـت اسـت در حقيقت بالا بودن قند خون به مدت طولاني و همين طور نوسانات زياد قند خون در بيمار است. پــس هــدف اصـلــي در هــر روش درمــانـي بـراي ديــابــت، نـگـهـداشتـن قنـد خـون درايـن محـدوده است.شمار مبتلايان به ديابت روز به روز در حال افـزايـش اسـت. ايـن مـسأله پژوهشگران را بر آن داشـتـه اسـت كـه بـه عـنـوان مشكلي فراگير براي بهبود زندگي مبتلايان تلاش كنند.
روشهـاي درمان ديابت مبتني بر استفاده از تجهيزات پزشكي الكترونيكي، شامل چيپ هاي كـنـتــرلــي، پـمــپهــاي تــزريـق كـنـنـده خـودكـار و حسگـرهـاي پيـوستـه در زمـان انـدازه گيـري قنـد خــون اســت. مـهـنــدســان در تـلاشـنـد بـا تـركـيـب مجموعهاي از اين اجزا، ساختاري تماما خودكار را به وجود بياورند كه مثل لوزالمعده انسان فكر كــرده و مـقــاديـر منـاسبـي دارو را بـا كنشگـرهـاي مـكـانـيـكـي-الكتريكي به بيمار تزريق كند. دراين روش بـرخلاف دو روش زيستي و ژن درماني ، انسولين توليد نميشود بلكه بايد به طور مرتب به مـخـزن مـربـوطـه تـحـويـل داده شـود. هـيچ سلول زيــســتـــي در ايـــن فـــرايـنــد وجــود نــدارد. ايــنهــا روشهــاي درمـان ديـابـت مـبـتـنـي بـر تـجـهـيـزات پزشكي هستند.
روش هــاي زيـسـتــي در تــلاشنـد سلـولهـاي ترشح كننده انسولين در لوزالمعده را كه در بيماران ديابتي آسيب ديده يا به طوركامل از بين رفتهاند ، به بدن بيمار باز گردانند. اين روشها به صورت عمده شامل پيوند كامل لوزالمعده يا پيوند سلولهاي بتاي لوزالمعده (سلولهاي ترشح كننده انسولين در لوزالمعده) به تنهايي ميشوند.
روشهای درمانی مبتنی بر تجهيزات و دستگاههای پزشكی
لوزالمعده مصنوعي فن آوري در حال پيشرفتي براي درمان بيماران ديابتي است تا سطح قند خون آنها را با شبيه سازي رفتار يك لوزالمعده سالم، به طور خودكار كنترل كنـد. لـوزالمعـده وظـايـف متفـاوتـي ازجملـه تـرشحـات گـوارشي و همچنين ترشحات هورموني دارد اما مشكل اصلي در بيماران ديابتي نبود هورمون انسولين است و لوزالمعده مصنوعي قرار است كه اين كاررا به خوبي انجام دهد. درمانهاي فعلي مبتني بر تزريق انسولين از اين جهت كه ادامه زندگي را در بيمار ممكن ميسازد، بسيار خوب به نظر ميرسد، اما تنظيم قند خون در محدوده نرمال صرفا با تزريق انسولين كار بسيار سختي اسـت كـه بـه ايـن راحتـيهـا بـراي همـه بيماران جواب نميدهد. درصورت استفاده از لوزالمعده مصنوعي و دستيابي به كنترل دقيقتر قندخون، بسياري از عوارض كليوي، چشمي، قلبي عروقي، سكته و مرگ ناشي از بالا بودن طولاني مدت قندخون در مبتلايان به ديابت به وجود نميآيد.
عملكرد لوزالمعده
لوزالمعده سه نوع هورمون ترشح ميكند كه در كنترل قند خون يا نوسان قند خون موثرند: انسولين كه قندخون را پايين ميآورد، آميلين كه هضم را آهسته كرده و گلوكاگون كه قند خون را بالا ميبرد. با تجزيه و هضم كربوهيدراتها سطح قند خون شروع به زياد شدن ميكند. هنگامي كه خون قنددار به داخل لوزالمعده ميرود، انسولين و آميلين در پاسخ به بالا رفتن سطح غلظت قند، از سلولهاي بتاي لوزالمعده، مستقيما به داخل خون ترشح ميشوند. انسولين باعث كاهش قند خون ميشود. با افزايش قند خون، انسولين ترشح شده روند تغيير قند خون را كاهشي ميكند. با رسيدن قند خون به سطوح نرمال، سلولهاي بتا ديگر انسولين و آميلين ترشح نميكنند. اگر قند خون بيش ازحد پايين بيايد، سلولهاي آلفاي لوزالمعده، با ترشح گلوكاگون به خون سبب تجزيه قند ذخيره شده در كبـد مـيشـونـد. ايـن قنـد در خـون آزاد شـده و قنـدخون بالا ميرود. اگر بخواهيم يك لوزالمعده مصنوعي ايده آل داشته باشيم كه عينا روندهاي ترشحي در بدن يك فرد سالم را بازسازي كند، بايد ترشحات لوزالمعده كه شامل آزادسازي انسولين ، آميلين، گلوكاگون است، با هماهنگي دقيقي نسبت به هم انجام شود.
درمان های فعلی
قـديمـيتـرين درمان براي ديابت نوع يك كه ناشي از عملكرد لوزالمعده تخريب شده است، درمان با انسولين است. تخمينهايي وجود دارد كـه بيمـار مـيتـوانـد بـا به كارگيري آنها، بفهمد مقدار غذايي خاص چه قدر قند خون او را بالا برده و در نتيجه به چه مقدار انسولين براي جذب كامل قند آن نياز دارد.هرچه قند خون بالاتر باشد انسولين بيشتري مورد نياز بدن است. پس مقدار انسولين مورد نياز مي تواند با توجه به قندخون اندازه گيري شده پيش از غذا و مقدار غذايي كه بيمـار مـيخـواهـد بخـورد تنظيـم شـود. انسـولين تزريق زير پوستي ميشود و بعداز 15دقيقه اثرآن كــم كـم شـروع مـيشـود. بـا شـروع اثـر انسـوليـن درخون، قند خون دوباره كاهش مييابد. در روند فعلي درماني ديابت نوع اول، نقص اطلاعات به سختي به ما اجازه ميدهد كه اين سيستم را "حلقه بـسـتـه "بـنـاميم .در سيستم فعلي درماني، پزشك مـعـالـج تنها از نتايج پراكنده قند خون و متوسط 5/2مـاه گـذشـتـه آگـاه اسـت كـه بـا ايـن مـقـادير دز درماني را تعيين ميكند، دزي كه در برابر تغييرات ناگهاني و حوادث پيش بيني نشده (بيماريها) ، ورزش و ... مقاومتي ندارد. در واقع در اين روش حدود هر 3 ماه يك بار و با مراجعه به پزشك ادامه روند درماني به روز ميشود. تفاوت فوق العاده اينجا است كه در لوزالمعده مصنوعي به جاي هر 3ماه، لحظه به لحظه و حداقل هر 5 دقيقه تصميم تجويز دز مورد نياز گرفته ميشود.
اصولا ساخت يك ابزار هوشمند الكترونيكي كـه بـتـوانـد در تعامل پويا با بدن انسان كه شامل ميلياردها سلول زنده است باشد بسيار مشكل به نظر ميرسد، اما باز هم حاصل تحقيقات بسيار اميدواركننده است.
ابزارهای اندازه گيری قندخون
درمان ديابت بدون اندازه گيري قند خون تفاوت چنداني با "رانندگي در جاده با چشمان بسته" ندارد. گلوكومترهاي رايج كه براي بيماران دستگاه آشنايي است مزاياي زيادي دارد از جمله مقدار خون كمي نياز دارد و در زمان كوتاه كمتر از 7ثانيه قند خون را اندازه گيري ميكند. گلوكومترهاي رايج گسسته با وجود اين مزايا معايبي هم دارند. مثلا ميزان قند خون چند ساعت بين آزمايش را پوشش نميدهند كه ميتواند درهمين مدت قند خون افت و خيز زيادي كرده باشد. همين طور گاه قندخون به سرعت پايين يا بالا ميرود درحالي كه گلوكومتر عدد مناسبي را نشان داده است. از اين رو لزوم استفاده از حسگري كه به طور مداوم و لحظه به لحظه قند خون را نشان دهد ديده ميشود.

دستگاه هاي اندازه گير پيوسته قندخون
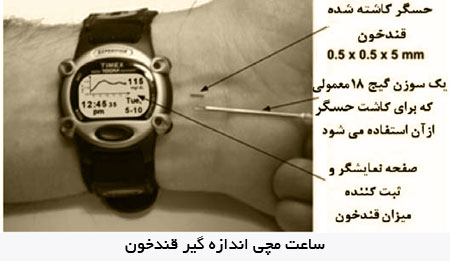
دستگـاه اندازه گير پيوسته قند خون كه نسل جديدي از حسگرهاي قند به شمار ميرود، بسيار كاراتر است. با اتصال يك حسگر زير پوستي هر لحظه و به طور پيوسته قندخون بيمار را در يك ريموت نمايشگر نشان ميدهد. بدين ترتيب لازم نيست بيمار با گرفتن خون از نوك انگشت تستهاي دردناك و پرزحمتي را انجام دهد كه در آخر هم از ميزان قند خون در چند ساعت بين دو آزمايش بي خبر بماند. در مقابل با استفاده از اين دستگاه همواره يك وسيله خارجي به بيمار متصل است كه گاهي ميتواند ناراحت كننده باشد. مزيت بزرگ اين دستگاه هشدار صوتي در مواقع افت قندخون است كه بسيار خطرناك است و حتي ميتواند به مرگ بيمار به خصوص در ساعات خواب منجر شود. همينطور قندخون بالا را هم گزارش ميدهد تا با اقدامات مناسب مانندمصرف دارو، ورزش و رژيم غذايي درمان شود. استفاده از گلوكومتر پيوسته در بيماراني كه از افت قندهاي مكرر رنج ميبرند، و همينطور ديابتيهاي باردار -كه تغييرات قند خطر زيادي را متوجه جنين ميكند- بيشتر توصيه ميشود.
دربيشتر اندازه گيرهاي پيوسته (CGM) در زمان از همان آنزيم گلوكز اكسيداز كه در گلوكومترهاي رايج به كار ميرود استفاده ميشود.
انواع اندازه گيرهای پيوسته قندخون:
حسگر دائما متصل به پوست
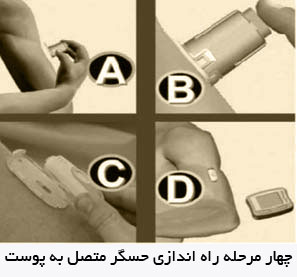
يكي از پيشرفتهترين و جديدترين حسگرهاي قند خون كه طي 4مرحله زير به پوست متصل ميشود:
A: اتصال پايه سنسور به پوست
B: فشردن كليد جهت قراردادن سنسور جديد در پايه سنسور
C: اتصال فرستنده سيگنال قندخون اندازهگيري شده روي پايه سنسور
D: اطلاعات در ريموت قابل دريافت است كه قندخون اندازهگيري شده فعلي را نشان ميدهد.
حسگر زیر كه با اتصال به كامپيوتر از طريق اينترنت نرم افزارهايش به روز شده و حتي ميتواند اطلاعاتي را با پزشك معالج تبادل كند ، در نوع خودش بينظير است. زمان تعويض سنسور ، بعداز 7 تا 15روز استفاده مداوم است.
A: سنسور متصل به بدن بيمار
B: اين وسيله سنسور را در جاي خود سوار ميكند.
C: گيرنده-نمايش دهنده وضعيت كه در مواقع بحراني قند خون بسيار بالا يا پايين هشدار ميدهد.
D: با اتصال نمايشگر به پايه مخصوص، هم نمايشگر شارژ ميشود و هم اطلاعات ذخيره شده را به نرم افزار مخصوص ميدهد تا تحليل جامع تري از كنترل قندخون بيمار درمدت طولاني بدست آيد.

صفحه نمايش حسگر
در شكل زیر صفحه نمايش يكي از اين حسگرها را مشاهده ميكنيد كه به توضيح آن ميپردازيم:
A: آخرين قند خون اندازه گيري شده (اين دستگاه هر 5 دقيقه يك بار اندازه گيري ميكند)
B: علامت هشدار دهنده مواقع بحراني (قندخون خيلي پايين يا خيلي بالا)
C: اين پيكان، جهت تغييرات فعلي قند خون را نشان ميدهد كه رو به پايين است يا بالا. مثلا ، پيكان رو به پايين به اين معني است كه با گذشت زمان ، قند درحال كاهش است. همين طور شدت اين تغيير را نشان ميدهد ؛ به طوري كه پيكان بزرگتر يعني قند خون با شدت زيادي رو به افزايش است
D: اين نمودار الگوي تغييرات اخير قندخون بيمار را رسم ميكند.

حسگرهای غيرتهاجمی يا كمتر تهاجمی
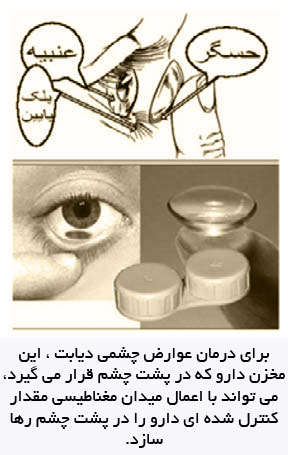
اين دسته شامل حسگرهايي هستند كه با بدن كمتر تماس داشته و سوزن داخل پوست ندارند. بديهي است چنانچه حسگر قابل كاشت دربدن (درون رگ يا زير پوست) باشد امنيت بيشتري دارد اما ممكن است بدن بيمار با مشكلات پس زدن و عدم سازگاري با شيء بيروني يا تحريك محل كاشت همراه شود. حسگرهاي غيركاشتني هم احساس ناراحتي در بيمار به وجود ميآورند كه گويي جسمي افسار مانند هميشه به بدن وصل است. از اين رو توسعه و توليد حسگري كه مانند لنز تماسي روي چشم قرار ميگيرد يا حسگري كه در بيني جا ميگيرد ، هم اكنون به طورگسترده در دستور كار مراكز تحقيقاتي قرار دارد. حسگر لنز تماسي ، ابزار بسيار بديع و مطلوبي به نظر ميرسد اما محدوديتهاي خود را نيز دارد. تحقيقات شركت سازنده نشان داده كه اشك چشم انسان رابطه دقيقي با قند خون دارد ، مگر در شرايط استرس. به عنوان مثال ، وقتي كسي گريه كند ، اشك او از حالت عادي شيرينتر است كه اين ميتواند بيمار را به اشتباه بيندازد و حمله هيپوگليسيمي را به دنبال داشته باشد. شايد باوركردني نباشد اما اين لنز با اشك چشم تماس دارد و با تغيير قند خون تغيير رنگ ميدهد و بيمار به سادگي ميتواند با نگاه كردن در آيينه قند خون خود را تشخيص دهد. براي خواندن دقيق قند خون، شركت سازنده هم اكنون در زمينه تـوسعـه آينـهاي مخصـوص هميـن كـار، فعـاليـت ميكند.
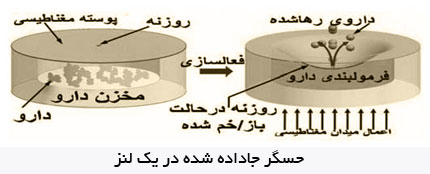
حسگر با الگوبرداری از خالكوبی
نوع ديگر حسگر قند خون از ايده خالكوبي زيرپوستي الهام گرفته است. با اين تفاوت كه به جـاي جـوهـر مـخصوص ، مهرههايي زير پوست تزريق ميشود كه در برابر غلظتهاي متفاوت قندخون رنگهاي خاصي را تابش كند.
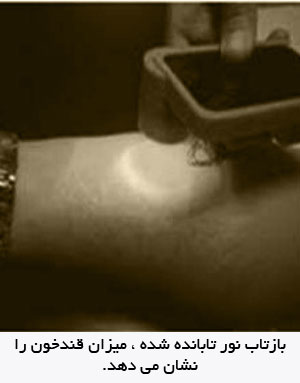
حسگرهای كاملا غيرتهاجمی
ايـن حـسگرها قندخون را از طريق تجزيه و تحليل مايع ميان بافتي اندازه ميگيرند. اين روش بـه بيمـار هيچ آسيبي نميرساند اما بر سر دقت روش مذكور ترديدهايي هست. چرا كه همواره قند مايع ميان بافتي تأخير زماني با قند خون دارد و ممكن است تغييرات سريع قند خون را در زمان مورد نياز پوشش ندهد كه اين ميتواند در مواقع افــت قـنــد نــاگهـانـي بسيـار خطـرنـاك بـاشـد. ايـن حـسـگـر با شكافي روي مانع پوست، مايع ميان بافتي را كه به سطح ميآيد ، به دام مياندازد.
پمپهای انسولين
اسـتـفـاده از يـك پـمـپ انـسـولـيـن بـراي تـزريق انسولين زوداثر، اولين قدم شبيه سازي عملكرد لوزالمعده است. پمپ انسولين دستگاهي است كـه بـرنـامـهريـزي مـيشـود و بر اساس برنامه دز مـعـيـنـي انـسـولـيـن را بـهطـور دائـم بـه بـدن تزريق مــيكـنــد. در تــوضـيـحــي ســاده تـر مـانـنـد سـرمـي الكترونيكي است كه هميشه به بدن بيمار متصل است با اين تفاوت كه حجم كمتري دارد، سوزن آن به جاي درون رگ زير پوست وارد ميشود و همين طور پيچ آن با دقت و ظرافت خاصي و طبق برنامه داده شده انسولين را به بدن بيمار ميرساند. پمـپ مـيتـوانـد مقـادير بسياركم انسولين -حتي كمتر از 1/0 واحد- را به بدن بيمار تزريق كند. در حالي كه دقيقترين سرنگها دز كمتر از 5/0 واحد را نميتوانند پوشش دهند. مقدار ايده آل انسولين مقداري است كه اگر لوزالمعده سالم بود همان قدر ترشح ميكرد. در اصل تمام معماي درمان خوب ديابت بيمار به انسولين تغيير پيدا ميكند. بسيار مشكل است كه هر لحظه بدانيم دقيقا چه مقدار انسولين مورد نياز است. انسولين مصرفي پمپ ميتواند هم از نوع انسولين رگولار باشد يا انسولين زوداثر (آسپارت) كه از طريق يك تيوب باريك همراه با سوزن بسيار ظريف از جنس استيل يا تفلون به بدن پمپ ميشود. پمپها دقت بالايي دارند و ميتوانند با مقدار 1/0 واحد در ساعت و حتي كمتر از اين ميزان انسولين به بدن تزريق كنند. با وجودي كه اين پمپ ها در ايران هم عرضه ميشوند اما دركل به نظر نميرسد با توجه به هزينه بسيار بالايي كه دارد و همين طور نياز به رسيدگيهاي مكرر و احساس وصل بودن دائمي يك وسيله خارجي به بدن ، انتخاب مناسبي در كشورما باشد ؛ بخصوص وقتي كه انسولين گلارژين موجود در بازار بخوبي عملكرد انسولين پايه (بازال) پمپ را انجام ميدهد و ميتوان بجاي انسولين بلوس هم از انسولينهاي سريع الاثر ديگر (آسپارت) استفاده كرد. پمپ انسولين قابليت برنامه دهي دارد. محاسبه ميزان قند غذا پيش از صرف آن در تعيين مقدار انسولين و برنامه دادن به پمپ اهميت دارد. اين فرايند را بيمار با ديدن آموزشهايي فرا ميگيرد. به عنوان مثال 1 ليوان شير ، 1 واحد كربوهيدرات محسوب ميشود. هر واحد كربوهيدرات قند خون را 25 ميلي گرم بر دسي ليتر افزايش ميدهد (نه در همه بيماران). از طرفي هر واحد انسولين 50 mg/dl قندخون را كاهش ميدهد. پس بيمار بايد قبل از نوشيدن 1 ليوان شير ، 5/0 واحد انسولين به بدن برساند. اين روش شمارش خالي از ايراد نيست ؛ مثلا هر واحد انسولين در يك بيمار خاص و طبعا از يك بيمار به بيمار ديگر تابع شرايط متفاوتي (وزن بيمار، حساسيت به انسولين، استرس و شرايط محيطي) است و الزاما قند خون را mg/dl 50 پايين نميآورد. مقدار كربوهيدرات مصرفي هم ميتواند مرتبا از طرف بيمار به لوزالمعده مصنوعي اطلاع داده شود كه بر اين اساس انسولين مورد نياز را محاسبه و به بدن تزريق شود كه در اين صورت ديگر دستگاه تمام اتوماتيك نبوده و نياز به دخالت كاربر دارد كه نهايتا تضميني هم در صورت تنظيم نبودن قند خون نيست.
لوزالمعده مصنوعی
لوزالمعده مصنوعي سيستمي است كه ميتواند انقلابي در درمان ديابت ايجاد كند و زندگي افراد مبتلا به ديابت را بهبود چشمگيري دهد. لوزالمعده مصنوعي در حقيقت قند خون را لحظه به لحظه اندازه گيري ميكند و سپس مقدار قند خون را با حدود نرمال مقايسه ميكند. اگر قند خون بالا بود، به پمپ انسولين فرمان ميدهد كه مقداري انسولين -از طريق لولهاي كه با يك سوزن هميشه به بدن بيمار وصل است- تزريق كند. يك برنامه كارآمد و كنترل كننده خوب براي لوزالمعده، مقدار انسولين و زمان تحويل آن را ميتواند به خوبي مشخص سازد. آنچه تاكنون جلوي توليد نهايي لوزالمعده را گرفته است نداشتن يك برنامه دقيق است كه بيمار بتواند با خيال راحت از دستگاه استفاده كند ؛ بدون اينكه نگـران خطر مرگ و آسيب ناشي از افت يا افزايش قند خون باشد. اندازه گير پيوسته قندخون CGM در سال 2005 به وسيله FDA تاييد شد. به كار بردن اين فن آوري نشان داد كه براي اســـتـــفــــــاده ازآن در لــــــوزالــمــعـــــده مــصــنـــــوعـــــي پژوهشهاي بيشتري لازم است. اندازه گيرهاي پيوسته بايد يك بار در طول روز تنظيم شوند. به اين صورت كه نتيجه حاصل از انجام يك تست قند خون نوك انگشتي با عدد فعلي كه CGM نشان مـيدهـد ، مـقـايـسـه مـيشـود تـا خـطـاي موجود به حافظه CGM گزارش شود و از اين به بعد قند خون اندازه گيري شده با CGM تصحيح ميشود (يعني درست بودن دستگاه با گلوكومتر معمولي چك و تصحيح ميشود). يك عيب اين دستگاه اين است كه اندازهگيرهاي پيوسته، قند مايع ميان بافتي را اندازه ميگيرند و چون مدتي طول ميكشد كه قند از خون به مايع ميان بافتي نفوذ كند، بنابراين هميشه بين عددي كه اندازه گير نشان ميدهد و قند خون واقعي ، يك تاخير زماني وجود دارد. مثلا ممكن است وقتي قندخون mg/dl 240 باشد، اندازه گير عدد 165 را نشان دهد. چون هنوز قند به مايع ميان بافتي نفوذ نكرده است. اين تأخير در مــواقــع افــت قـنــد مــيتـوانـد خـطـرنـاك بـاشـد. بـا پيشـرفـتهـاي زيـادي كـه انـدازهگيـرهـاي قنـدخون به ويژه در 10 سال اخير داشته اند، نگرانيها براي يافتن حسگر مناسب به عنوان جزئي از لوزالمعده مصنوعي رفع شده ؛ چرا كه امروزه سنسورهايي كه ۷روز و حتي 21روز كامل به طور پيوسته كار ميكنند ، قبل از اينكه نياز به تعويض پيدا كنند ، در بازار موجود است. به پمپهاي انسولين دقيق هم كه اشاره شد. پس مانع اصلي توليد و عرضه لوزالمعده مصنوعي ، همان ارائه يك برنامه كامل براي يك كنترل كننده بينقص است. يكي از دلايل وجود اين مانع ، اين است كه قند خون به عوامل زيادي بستگي دارد كه داشتن اطلاعات لحظهاي از آنها بسيار مشكل است. مثلا با افزايش استرس و ترشح هورمون آدرنالين يا هورمون رشد، قند خون بالا ميرود. همينطور لوزالمعده مصنوعي ميتواند از طريق سنسور اندازه گير قندخون كه افزايش قند را گـزارش مـيدهـد متوجه صرف غذا شود كه در اين صورت هم تأخير دارد. هرچه انـدازهگيـري خون دقيقتر باشد ، وضعيت لوزالمعده مصنوعي هم بهبود پيدا ميكند. بنابراين اجزاي اساسي يك لوزالمعده مصنوعي در ديد كلي شامل 3 قسمت زير است:
1- سنسور پيوسته جهت اندازه گيري مداوم قند خون
2- برنامه كنترل كنندهاي كه بتواند با در نظر گرفتن قندخون اندازه گيري شده و ساير عوامل، مقدار انسولين ورودي را محاسبه كند.
3- يك پمپ انسولين كه مقدار محاسبه شده را به دقت وارد بدن كند.

هدف ايده ال برای لوزالمعده مصنوعی
هدف اين است كه دستگاه با در نظر گرفتن همه متغيرها قند خون را در محدوده طبيعي نگه دارد. لوزالمعده مصنوعي در واقع بايد با دادههاي قبلي و همچنين اطلاعات گرفته شده از اندازه گير و بيمار برنامه قدرتمندي جهت كنترل دقيق قند خون داشته باشد. يعني كنترل سختگيرانه ديابت را بدون دخالت انساني انجام دهد.
كنترل مقاوم در لوزالمعده مصنوعي طراحي كنترل كننده اين دستگاه، كار با توابع پيچيـده غيـرخطـي ريـاضـي بـا مـدل سـازيهـاي فراواني را ميطلبد كه در حيطه كاري مهندسان برق-كنترل قرار ميگيرد. بسيار مهم است كه كنترل كننده در برابر تغييراتي كه ميتواند حتي به مرگ بيمار منجر شود، مقاومت داشته باشد. محدوديتهاي بدن بيمار تــوســط تــوابـعــي بــه طــراح داده مــيشـود تـا بهتـريـن كنتـرل كننـده را طـراحـي كنـد. ايـن محدوديتها شامل حفظ عملكرد مقاوم كنترل كننده در جهت نگهداشتن قندخون در محدوده طبيعي در مواردي كه تغييراتي چون غذا خوردن در بيمار روي ميدهد. همين طور پايداري مقاوم حتما بايد در نظر گرفته شود، بدين معني كه قند خون بيمار وارد چرخه افزايش/كاهش مداوم نشود و در عين حال با نرسيدن داروي ورودي به مقادير خيلي بالا نرود. متأسفانه از ديدگاه كنترلي قندخون در بدن فرد ديابتي هيچ نقطه تعادلي ندارد و بسته به شرايط ميتواند به 10 تا حتي 1200 ميلي گرم در دسي ليتر هم برسد. درصورتي كه بدن انسان در مواردي مانند افزايش دماي بدن و تب بالا با مصرف دارو به كمتر از مقدار طبيعي نميرسد، در صورتي كه تزريق انسولين بيش از حد ميتواند به آساني قندخون را تا حدي پايين بياورد كه حيات فرد را به مخاطره بيندازد.
توانايی تطبيق لوزالمعده مصنوعی با شرايط متغير
اشاره شد كه روندهاي كاملا متفاوتي در قند خون بيمار در حالتهاي مختلف روي ميدهد كه ميتواند به شدت تأثيرگذار باشد. مثلا "ورزش كردن" ، "سرماخوردگي" ، روند جذب قند و حساسيت به انسولين را شديدا تغيير ميدهد. مطلوب است برنامه كنترلكننده قابليت تغيير و تصحيح عملكرد را با عكس العمل زماني مناسب در اين مواقع داشته باشد (با ثبت و مقايسه مقادير قبلي قند خون متوجه ورزش-بيماري و ... شود) يا ميتواند اين نياز به تطبيق درشرايط جديد ازطرف خود بيمار به دستگاه اعلام شود. مسأله در نظر گرفتن تغييرات خارجي از قبيل غذايي كه بيمار ميخورد يا فعاليتهاي بدني بيمار ديابتي بسيار مهم است. بدن انسان آنچنان پيچيده است كه نياز به برنامه كنترلي است كه هر لحظه ساختار و روشهاي خود را به نوعي تغيير دهد. اشاره شد كه مشكلترين كار در ساخت نهايي لوزالمعده مصنوعي، همين تعيين برنامه مخصوص است كه به خوبي جواب دهد. چرا كه اجزاي ديگر اين دستگاه كه حسگر و پمپ انسولين هستند، با كيفيت خوبي اكنون در دسترس هستند. اين وظيفه بر عهده مهندسان برق-كنترل است كه ميبايست با تحليل دقيق نتايج حاصل از اعمال مدلهاي رياضي از بدن انسان، بهترين الگوريتمها را براي اين كار طراحي كنند. به بياني هم اكنون لوزالمعده مصنوعي مشكل نرم افزاري دارد.
جديدترين مجموعههای لوزالمعده مصنوعی ساخته شده
درحال حاضر كنسرسيومي از شركتهاي مطرح تجهيزات پزشكي مشغول پيشبرد مشترك اين طرح هستند. با اجراي طرح در فاز بيمارستاني نتايج خوبي حاصل شده و سازمان غذا و داروي ايالات متحده در حال جمعآوري مدارك بيشتر براي دادن اجازه آزمايشهاي بيشتر انساني است. در يكي ازاين پژوهش ها در دانشگاه ييل و در سال 2008، يك نمونه اوليه سيستم حلقه بسته لوزالمعده مصنوعي در 5 بيمار ديابتي نوع يك 13 تا 18 ساله آزمايش شد. نتيجه اين آزمايش نشان داد اين سيستم براي استفاده در نوجوانان كاربرد خـوبـي دارد ؛ بـه طـوريكـه كنتـرل در ساعات شب به طور غيرمنتظرهاي بهبود يافت و همينطور افزايش قندخون بعداز وعده هاي غذايي بهطور قابل ملاحظه اي كمتر شد. در سال 2009 در دانشگاه كمبريج دكتر رومان هوركا (HOVORKA) ، از انستيتو علوم متابوليك ، نشان داد كه استفاده از يك لوزالمعده مصنوعي با تكنولوژي موجود ميتواند ريسك افت قند شبانه در كودكان را كمتر كند و بدين وسيله كنترل ديابت بيماران هم به نحو معناداري بهبود پيدا كرد. او در يك مطالعه بعدي كارايي لوزالمعده مصنوعي را روي بزرگسالان مبتلا به ديابت نوع يك هم نشان داد و عملكرد سيستم را در شرايط زندگي واقعي بيماران تاييد كرد. او استفاده از نوعي لوزالمعده مصنوعي را در افراد در سنين 5 تا 18 سال در محيط بيمارستاني مورد بررسي قرار داد. مشاركتكنندگان در اين بررسي هنگامي كه از سيستم لوزالمعده مصنوعي استفاده كردند، در مقايسه با استفاده از روشهاي سنتي، در طول شب دو بـرابـر بيشتـر بـه ميـزان هـدف قنـد خـون رسيـدنـد. ايـن بـررسـيهـا نشـان مـيدهـد كـه سيستمهاي لوزالمعده مصنوعي نه تنها ميتوانند به افراد كمك كنند تا ديابتشان را با كنترل خوب قند خون درمان كنند، بلكه كيفيت زندگي را براي افراد مبتلا به ديابت نوع يك و خانوادههايشان با كم كردن خطر افت قند خون بهبود ميبخشند.
با انجام آزمايشي در سال 2010 و در دانشگاه بوستون ، نشان داده شد بيماراني كه بيش از 24 ساعت قندخون خود را نزديك به نرمال و بدون هيپوگليسمي كنترل كرده اند، وقتي از لوزالمعده مصنوعي با 2 هورمون تزريقي (انسولين - گلوكاگون) استفاده كردند، شباهت هر چه بيشتري با عملكرد لوزالمعده انسان غيرديابتي درآن ها به وجود آمد. همينطور تزريق خودكار گلوكاگون سرعت افت قند را در مواردي كه بيمار در شرف هيپوگليسيمي است كاهش داد.
اخيرا در دانشگاه كلورادو كارايي ، وسيلهاي به نام LGS) Low Glucose Suspend System) يا سيستم تعليق تزريق انسولين پس از كشف احتمال افت قند با آزمايشات مربوطه سنجيده شد كه مشخص شــد بـيــش از 84% از هـيپـوگليسيمـيهـاي شبـانـه ميتواند با الگوريتمهاي پيش بيني كنندهاي كه در شرف وقوع بودن هيپوگليسيمي را تشخيص داده و به پمپ انسولين دستور 90 دقيقه استراحت ميدهد قابل جلوگيري است.
لوزالمعده مصنوعی با توانايی محاسبه فعاليت بدنی
مـيـزان فـعـالـيت بدني بر قندخون تأثير زيادي دارد. چنانكه آگاهي لوزالمعده مصنوعي از ميزان تحرك بدني ميتواند بسيار كمك كننده باشد. يـوگـيـش كـودوا و آنـانا باسو، در كلينيك مايوي امريكا براي نخستين بار يك لوزالمعده مصنوعي را آزمايش كرده اند كه دركنار يك ثبتكننده قند خون و پمپ خودكار تزريق انسولين، مجهز به مـجموعهاي از حسگرهاي فعاليت است كه به دست و پا و بدن متصل هستند. در اين لوزالمعده مصنوعي با دريافت اطلاعات از اين حسگرهاي حركتي و همينطور حسگر قند خون، يك برنامه شـبـيـه سـاز لوزالمعده طبيعي در كنترل كننده به پمپ انسولين به مقدار نياز فرمان تزريق انسولين ميدهد. شناسايي همزمان ميزان فعاليت جسمي و در نظر گرفتن تاثير آن بر ميزان قند خون براي طراحي يك لوزالمعده مصنوعي كارآمد بسيار مفيد به نظر ميرسد. آزمايشهاي انساني بر روي داوطلبان با اين دستگاه قرار است در ادامه سال 2010 در كلينيك مايو انجام شود. افرادي كه در اين آزمايش شركت ميكنند ، از لحاظ رژيم غذايي، فعاليت جسمي و ميزان دريافت انسولين به دقت تحت نظر خواهند بود و دادههاي به دست آمده براي ساختن اساس الگوريتم مورد نياز در لوزالمعده مصنوعي به كار خواهد رفت.
كامل ترين لوزالمعده مصنوعی طرح شده
در فـرانسـه، يـك آزمـايـش پـزشكي از نوعي لوزالمعده مصنوعي تحت انجام است. اندازهگير قابل كاشت از طريق رگ گردن به سمت قلب هدايت ميشود. اندازه گير از طريق يك سيم الكتريكي زير پوستي به پمپ انسولين قابل كاشت در داخل بدن متصل ميشود. وقتي سطح قند خون نوسان پيدا ميكند، يك دستور به پمپ داده ميشود كه چقدر انسولين تحويل دهد. اندازه گير كاشتني، قند خون را با دقت 95 درصد نسبت به اندازه گيريهاي متداول با خون نوك انگشت نشان ميدهد. در اين آزمايش سطح قند خون در بيش از 50 درصد زمان تست در محدوده نرمال باقي ماند. افت قند شديد به 5 درصد روشهاي سنتي تقليل پيدا كرد. پمپ انسولين 8 ماه كار ميكند و حسگر بايد پس از 9 ماه عوض شود. فعلا كار در مرحله تحقيقاتي است چراكه برنامه رياضي كه مشخص ميكند چقدر انسولين در زمانهاي مختلف روز بايد تحويل شود، احتياج به بازبيني دارد. يك مزيت اصلي در اين نوع سيستم اين است كه هيچ جسم خارجي به بدن بيمار متصل نيست و مانند افراد عادي بيمار كاملا احساس آرامش ميكند ، چرا كه همه چيز در داخل بدن جاي گرفته است.

پمپ انسولين تزويج شده با اندازه گير (Sensor Augmented Pump)
اين دستگاه كه درسال 2007 توسط مدترونيك به بازار عرضه شد ، در واقع یک مرحله قبل از لوزالمعده مصنوعي است. چرا كه تمام اتوماتيك نيست و حلقه كنترلي تزريق انسولين با دخالت خود بيمار بسته ميشود. نمونهاي از آخرين تكنولوژي موجود در بازار است. ايـن سيستم كاستيهاي زيادي دارد و يك سيستم كنترل اتوماتيك به شمار نميرود. در واقـع بيمـاران بيشتـر تـرجيـح مـيدهند از انسولينهاي جديد (گلارژين و آسپارت) استفاده كنند تا چنين مجموعه پر دردسري! به خصوص وقتي بيمار از هزينه نجومي به كاربردن اين مجموعه -به خصوص در ايران- مطلع شود. تزريق مداوم انسولين از يك پمپ انسولين است كه اين پمپ از كنترل كننده فرمان ميگيرد و كنترل كننده هم كه مقدار انسولين را از يك اندازه گير قند خون كه به بدن بيمار متصل ميشود، دريافت ميكند.


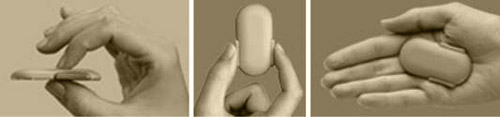
قلم هوشمند انسولين The Smart Insulin Pen
قلمهاي فعلي انسولين بسيار پركاربرد بوده و روز به روز بيشتر جاي تزريق با سرنگ را ميگيرند اما هنوز اين قلمها جاي پيشرفت زيادي دارند. ميتوان قلم را مثل پمپهاي انسولين امروزي طراحي كرد و حتي ميتوانند طوري طراحي شوند كه كنترل ديابت را با امنيت بـيـشـتـري انـجـام دهـنـد. ويـژگيهاي جديد اين مـحـصـول به كاربر در تنظيم دز وعده غذايي و تصحيح اين دز ياري ميرساند.
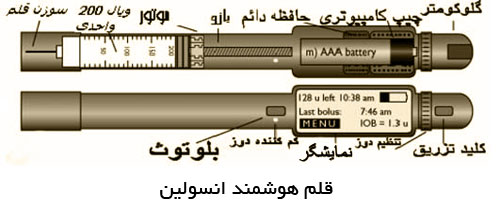
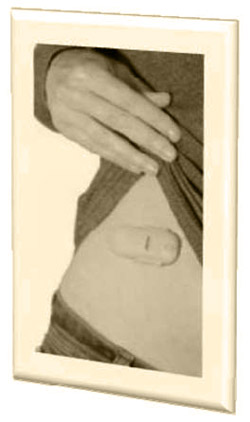
قلم جديد متصل به بدن بيمار ؛ ارزان تر و راحت تر از پمپ انسولين
نوعي قلم انسولين جديد است كه به پمپ انسولين هم شباهت دارد با اين تفاوت كه بـسـيـار سـبـكتـر و ارزانتـر اسـت و دردسرهاي پمپ را هم ندارد. ويژگي جالب اين قلم اين است كه كاملا مكانيكي عمل ميكند ، يعني هيچ جريان الـكـتـريـكي، مدار و باطري يا چيپ الكترونيكي ندارد ؛ پس برنامه ريزي نرم افزاري نميشود اما قابل تنظيم است و انسولين وعده غذايي (بلوس) را تزريق ميكند. انسولين پايه هم كه با يك بار تزريق ساده انسولين گلارژين در 24 ساعت تأمين ميشود. ضخامت آن 6/0 سانتيمتر و طول آن كمي بيشتر از يك گيره معمولي كاغذ (5 سانتيمتر) و با عرض 5/2 سانتيمتر، كاملا كوچك. مزيت بارز ديگر اين وسيله نسبت به پمپ اين است كه ست تزريق و لوله كشي نداشته و مستقيما با سوزن به بدن ميچسبد. به راحتي براي بيش از 3روز و در حـيـن ورزش، خواب، مقاربت و حتي بارندگي شديد همچنان به بدن متصل ميماند.
منبع: ماهنامه مهندسی پزشکی
کلمات کلیدی: biomedical engineering ، مهندسی پزشکی ، آشنایی با مهندسی پزشکی ، معرفی مهندسی پزشکی ، مهندسی پزشکی گرایش بالینی ، مهندسی پزشکی گرایش بیومکانیک ، مهندسی پزشکی گرایش بیوالکتریک ، مهندسی پزشکی گرایش بیومتریال (بیومواد) ، مهندسی پزشکی ایران ، مهندسی پزشکی دانشگاه پیام نور ، پایگاه آموزشی و اطلاع رسانی مهندسی پزشکی ، اخبار و تازه های مهندسی پزشکی ، مقالات مهندسی پزشکی ، آموزش مهندسی پزشکی ، دانلود کتاب های مهندسی پزشکی ، دانلود جزوه های مهندسی پزشکی ، دانلود نمونه سوالات امتحانی مهندسی پزشکی ، دیابت ، Diabetes ، درمان و کنترل دیابت ، قند خون ، انسولین ، پمپ انسولین ، لوزالمعده مصنوعی ، گلوکومتر ، تجهیزات پزشکی جدید برای کنترل و درمان دیابت

.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)